ご挨拶

診療科長・教授
志村 雅彦
ようやく新型コロナウイルス感染症も収まってきたかと思えば、今度は、歴史的な円安・物価高・国際情勢の不安定に加えて、「働き方改革」による診療時間の制約によって、病院運営は大変な時代を迎えております。当科においても、その影響は小さくなく、手術機械設備の更新の遅れや関連病院での診療変更など、患者さんのみならず医療関係者にもお手数をおかけしております。
東京医科大学八王子医療センター眼科は、網膜硝子体疾患や重症白内障、眼外傷を専門として、地域医療を中心に臨床および研究を行っております。特に、糖尿病網膜症(黄斑浮腫)、網膜静脈閉塞、加齢黄斑変性の三大黄斑疾患については、国内では有数の先端診療施設として、臨床治験をはじめ先、進的かつ研究的な治療も行っており、その研究業績は国際的にも高く評価されております。また、網膜剥離や難治性白内障などに対する手術は多摩地区では圧倒的な数を誇り、硝子体手術件数は東京都内でも常に上位五指に入っております。
おかげさまで、多くの患者さんをご紹介いただいておりますが、緊急疾患も多く、外来診療時間や手術待機時間がかかってしまい、ご迷惑をおかけしております。対策として、眼科検査員を今期より大幅に増員し、検査の効率化をすすめて診療時間の短縮をすすめており、また白内障手術は昨年末より日帰り手術へと移行することで、手術待機時間を短縮することが出来ております。また、今期より京王八王子駅前の仁和会総合病院と連携して、一部の硝子体手術や白内障手術がそちらでも行えるようになりました。今まで、阿伎留医療センターまでご足労いただいていた患者さんが、市内中心部で手術を受けられるようになります。また、従来取り扱いのなかった保険診療外の多焦点レンズについても、ご相談いただけるようになりました。
私たちは、「見えない時間」は「人生の一部を奪われている時間」と考え、困ったときに出来るだけ速やかに対応するために、紹介状持参の有無、予約の有無に関わらず診療対応しております。(紹介状持参いただけない場合は、別途費用負担がある場合がございます)
一方で、「今、見えない患者さん」に速やかに対応するため、気になる症状がありましたら、初めは是非とも近隣のかかりつけの眼科医療施設を受診していただきたいと存じます。(当科との医療連携施設は下欄をご参照ください)
令和7年3月末に専攻医の鳥生知佳が退職され、後任として川崎沙綾香先生が着任されました。引き続き、後期研修医として川崎沙綾香先生、佐々木翔太郎先生、眼科専門医の山本拓人先生、野中涼太先生、診断医として安田佳奈子講師、そして総括診断医として教授の志村雅彦という体制で、引き続き臨床・研究・教育に邁進していく所存ですので、皆様方のご指導・ご鞭撻をお願いしたく今後ともよろしくお願い申し上げます。
令和7年4月
眼科 診療科長
教授 志村雅彦
新着情報
• 当科の志村雅彦教授が「ベストドクター 2024-2025」に選出されました
• 当科の志村雅彦教授が「日本網膜硝子体学会 第9期 (2025.4.1.~2028.3.31) 理事」に選出されました
• 当科の志村雅彦教授が「日本眼科学会 代議員(2025.4.~ 2029.4.)」に選出されました
• 糖尿病眼科学会総会を主管いたしました(2025 1. 25/26)
当科が主管施設として、第31回糖尿病眼学会総会を2025年1月25日(土)、26日(日)の2日間にわたって、沖縄県那覇市にて開催させていただき、演題数85題、参加者531名と想定以上の盛況となりました。本学会の開催にあたり、多くのご寄付をいただきました。
南多摩眼科医会の先生方、東京都眼科医会、セミナー・広告・労務提供等、様々な形で援助いただきました関連企業の皆様、そして、支えていただきました東京医科大学八王子医療センターの医局スタッフ、JTBコミュニケーションデザインの方々にあらためて御礼を申し上げます。

なお、多くの先生方よりご寄付をいただきました。以下にお名前(敬称略)を記載させていただき、あらためて感謝申し上げます。
| ご施設名 | ご施設住所 | ご施設代表者(敬称略) |
|---|---|---|
| 八王子友愛眼科 | 東京都八王子市横山町 | 今野 公士 |
| 三田眼科クリニック | 東京都八王子市めじろ台 | 三田 真史 |
| 日野いとう眼科 | 東京都日野市日野本町 | |
| 黒澤眼科医院 | 東京都八王子市中野上町 | 黒澤 二郎 |
| えびさわ眼科クリニック | 東京都八王子市平岡町 | 魵澤 伸介 |
| まつお眼科 | 神奈川県相模原市緑区向原 | 松尾 祐樹 |
| 森眼科 | 東京都あきる野市秋川 | 森 智之 |
| 山口眼科クリニック | 東京都八王子市旭町 | 山口 伸幸 |
| 近藤眼科高尾クリニック | 東京都八王子市東浅川町 | 近藤 靖之 |
| みなみ野眼科クリニック | 東京都八王子市西片倉 | 藤田 哲 |
| 藤田眼科 | 東京都八王子市横山町 | 藤田 聡 |
| さくら眼科クリニック | 神奈川県相模原市緑区橋本 | 松田 弘 |
| 医療法人社団春風会 多摩眼科クリニック | 東京都八王子市散田町 | 井上 博 |
| みねざき眼科 | 東京都国立市西 | 嶺崎 輝海 |
| さがみ中央眼科 | 神奈川県相模原市中央区星が丘 | 酒井 勉 |
| 医療法人社団柿木会 馬詰眼科 | 東京都福生市志茂 | |
| 東京都世田谷区羽根木 | 臼井 正彦 | |
| 永松眼科クリニック | 神奈川県相模原市中央区南橋本 | 永松 直子 |
| 倉田眼科医院 | 東京都八王子市寺町 | 倉田 美樹 |
| よしこ眼科クリニック | 東京都八王子市兵衛 | 赤坂 佳子 |
| 福田眼科医院 | 東京都中野区新井 | 福田 敏雅 |
治験情報
現在募集中の臨床治験
非増殖糖尿病網膜症(NPDR)に対する抗Semaphorin 3A薬の有効性
現在、NPDRの患者さんを募集中です。Semaphorin 3AはプレキシンA1受容体とニューロピリン受容体に結合して血管新生の調節以上と網膜透過性の増加を引き起こす分子で、これを抑制することで網膜虚血からの新生血管発症を阻害することが期待されています。硝子体注射で行います。
加齢黄斑変性(AMD)および糖尿病黄斑浮腫(DME)に対するの病態進行抑制への有効性
AMDおよびDMEの患者さんを募集中です。チボザニブは、VEGF受容体を阻害する薬剤で、もともと難治性の進行性腎胞がんに対する治療薬です。これを点眼製剤化し、AMDおよびDMEの抗VEGF薬治療に追加することで、浮腫軽減や新生血管抑制の効果を増強することが期待されます。点眼治療になります。また、治験中の抗VEGF薬投与も行われます。点眼で行います。
[終了した臨床治験]
網膜中心動脈閉塞(CRAO)に対するカルパイン阻害薬の有効性
2025年3月をもちまして、治験エントリーを終了しました。関連施設の先生方からのご紹介により、当科から8例もの組み入れを行うことが出来ました。
関係者の皆様のご協力に感謝申し上げます。今後、3か月の治験期間を経て、臨床的有効性の判断がなされます。年内に解析およびデータチェックが行われる予定で、あらためてご報告させていただきますので、しばらくお待ちください。
なお、すでに治験は終了しておりますので、CRAOの患者さんにつきましては通常診療となっております。ご了承ください。
加齢黄斑変性(AMD)および糖尿病黄斑浮腫(DME)に対する眼内埋め込みデバイス(PDS)を用いた抗VEGF薬持続投与療法の有効性:TEIEN試験
すでに治験エントリーは終了しており、当科から2例の組み入れを行うことが出来ました。現在治験進行中です。
抗VEGF薬(Broluciozumab)の増殖糖尿病網膜症(PDR)の病態進行抑制への有効性:CONDOR試験
治験エントリーは終了しております。当施設からは8例の組み入れを行うことが出来ました。大規模研究の2年間の研究成果(CONDOR Study)は本年5月の国際学会(ARVO 2025)および9月の国際学会(EURETINA Paris 2025)で発表され、国内では志村教授により本年秋での臨床眼科学会にて発表が予定されております。
患者さんへのお願い
• 眼科では眼の奥をより詳しく検査するために、散瞳薬を点眼することがあります。点眼後4~5時間は瞳孔が広がった状態になるため、自動車やバイク、自転車等の運転はお断りしています。眼科を受診される際には、公共交通機関のご利用をお願いします。
• 検査や診察でコンタクトレンズを外していただく場合がございます。ご使用の方は、替えのコンタクトレンズやレンズケースをご持参ください。
• 当科を初診の患者さんは、紹介状をお持ちの上、予約センターをご利用いただくことを推奨しております。
• 教授診療をご希望の方は月曜日にご予約ください
• 水曜日の外来への初診は、臨時手術による診断医不在のため、検査が後日になる場合がありますのでできる限りお控えください。ただし、緊急時にはこの限りではありません。
• 新型コロナ感染症に関する制限は撤廃されてはおりますが、八王子医療センターの外来診療においては、医療者・患者ともに感染防止の観点から引き続きマスク着用をお願いしております。マスク着用のない患者さんの診療はお引き受けできませんのご了承ください。なお、マスクが手に入らない場合などはスタッフにご相談ください。
• 当院は診療施設であると同時に、研究および教育施設として認定されております。したがって自覚症状がない方においても医療上必要な検査および治療を提案することがあります。検査や治療の必要性については十分な説明の上おこないますが、同意を得られない場合や治療方針に従えない場合など、転医をお願いすることがありますのでご理解ください。
白内障手術希望の患者さんへ
• 現在当科での白内障手術希望の患者さんは非常に多く、手術登録から手術日まで平均9か月ほどの待機時間を要しております。お急ぎの方は関連病院での手術をご紹介することもあります。
• 当科では自由診療での多焦点眼内レンズは取り扱っておりません。ご希望の患者さんは、連携施設にご紹介させていただきますので、ご相談ください。

医師紹介
-

教授
しむら まさひこ 志村 雅彦
[特に専門とする領域]
網膜硝子体、外傷
[資格・専門医など]
日本眼科学会 専門医/指導医
日本糖尿病眼学会 理事担当曜日月・水
-

-

助教
やまもと たくと 山本 拓人
[特に専門とする領域]
網膜硝子体
[資格・専門医など]
日本眼科学会 専門医
担当曜日月・火・金
[ご挨拶] →
-

助教
ささき しょうたろう 佐々木 翔太郎
[特に専門とする領域]
担当曜日火・水・木・土
[ご挨拶] →
-

臨床研究医
たきい ふみたか 滝井 文隆
[特に専門とする領域]
担当曜日月・木・土
[ご挨拶] →
-

専攻医
かみやま あんな 神山 杏菜
[特に専門とする領域]
眼科
担当曜日火・水・金・土
[ご挨拶] →
-

非常勤
ふじた さとし 藤田 聡
[特に専門とする領域]
眼科一般、角膜疾患
[資格・専門医など]
日本眼科学会 専門医
担当曜日木(隔週)
休診・代診情報
現在、休診・代診情報はございません。
白内障手術、硝子体手術に関するお知らせ
八王子医療センター眼科はセンターの地理的条件(通院の利便性)や教育研修診療施設としての性格上、入院で承っております。
また、硝子体手術は最新の小切開手術で、熟練の医師が低侵襲手術を行っております。 緊急手術も随時承っております。
主な診療実績
八王子医療センター眼科手術実績(件数)
| 術式 | 2019年度 | 2020年度 | 2021年度 | 2022年度 | 2023年度 | 2024年度 |
|---|---|---|---|---|---|---|
| 硝子体手術 | 610 | 487 | 523 | 588 | 635 | 640 |
| 白内障手術 | 1,528 | 983 | 984 | 557 | 1,421 | 1,339 |
| 緑内障手術 | 34 | 40 | 12 | 12 | 25 | 44 |
| 斜視手術 | 6 | 3 | 5 | 6 | 4 | 1 |
| 眼瞼手術 | 45 | 60 | 61 | 38 | 27 | 73 |
| その他(硝子体注射、光凝固など) | 2,897 | 2,319 | 869 | 2,209 | 3,169 | 3,022 |
“目は心の窓”と言われているように、外界からの情報のおよそ80%は視覚を通して獲得されており、社会構造が高度化した現代において、“ものが見えること” の重要性が増していることに異論はないと思われます。
その中で、視力の維持に直接携わる科として、私たちは最先端の診療を提供すべく、日夜努力しております。
しかしながら、未だ治療法のない疾患、原因さえ分からない疾患が数多く存在するのも事実であり、日々の診療の中で気付いた所見や経過を検討し、議論を重ねて、国内・海外の学会などに積極的に発信することで、“現在、世界的に見ても最高峰の眼科医療レベルにある”ことを目標に医療を行っています。
日本における後天的失明原因は以下の通りですが、この中で、治療法が確立しているのは6位の白内障だけです。

| 原因 | 割合 |
|---|---|
| 1. 緑内障 | 20% |
| 2. 糖尿病網膜症 | 18% |
| 3. 網膜色素変性症 | 14% |
| 4. 加齢黄斑変性 | 9% |
| 5. 高度近視 | 8% |
| 原因 | 割合 |
|---|---|
| 6. 白内障 | 3% |
| 7. 外傷 | 3% |
| 8. 脳障害 | 2% |
| 9. 角膜混濁 | 1% |
| 10.その他 | 22% |
Geriatric medicine (2006) 44(9) 1221-4
そこで、当科における上記の疾患に対する取り組みを一部ですがご紹介したいと思います。
1位の緑内障は、未だ原因さえ分からず、治療法も眼圧下降のみですが、低眼圧でも進行する症例もあり全世界の眼科医が苦悩する疾患でもあります。
当科では、緑内障によって最も障害を受ける視神経線維の厚みを測定するとともに、眼球内の血流速度を測定することで、緑内障の進行のメカニズムを解明しようとしております。
また、患者さん個人の自動視野計のデータを数値化して永久管理するシステムを導入し、過去の診療経過から未来の視野障害の進行の程度を予測できるようにしました。
2位の糖尿病網膜症は、血糖コントロールと網膜光凝固の普及によって、失明を予防できるようになってきましたが、網膜の中でも視力を司る黄斑部が浮腫を起こし、視力が著しく低下する黄斑浮腫が問題になっています。
当科では、世界に先駆けて黄斑浮腫に対する選択的な治療法を導入しており、黄斑浮腫の形態を分類することで抗VEGF抗体、ステロイド、局所光凝固、硝子体手術といった治療法を行うことで、視力の改善・維持を目指しています。
なお、硝子体出血や網膜剥離、眼圧上昇などの進行性の強い増殖糖尿病網膜症に対しては積極的に硝子体手術を行っております。
当科では新たに小切開硝子体手術システムに加え、広角観察システムや内視鏡観察システムを導入して、現時点での最高レベルの手術技術を提供することに努めています。
しかしながら、どんなに最高の技術を駆使しても、血糖コントロールが安定しない症例や、長期間網膜症を放置された症例などは、未だに難治であることも事実ですので、早めの来院をお勧めいたします。
3位の網膜色素変性症は、遺伝性の強い疾患と言われ、現在いくつかの原因遺伝子が特定されてきていますが、治療法はなく、唯一の望みはiPS細胞を用いた再生治療と考えられています。
現状での問題点はこのiPS細胞を網膜の下に移植する技術と、iPS細胞を脳細胞に繋げる技術が確立していないことですが、当科では前者の技術を確立させるべく、網膜下への手術操作を積極的に行っています。
4位の加齢黄斑変性は脈絡膜新生血管と呼ばれる異常な血管が網膜の下に出来てしまう疾患であり、現在はこの新生血管の発症に関わる物質である血管内皮増殖因子(VEGF)に対するワクチンともいうべき抗VEGF抗体の毎月投与によって病状の抑制が行われています。
最近では作用時間の長い抗VEGF抗体であるVEGF trapが迅速に導入されており、従来の投与によって十分な効果の得られない疾患に対しての成果が期待されています。また、網膜下に出血が起こってしまい治療適応外となってしまった症例に対しても、網膜下の出血塊を除去する技術によって手術をし、一部改善がみられております。
5位の高度近視について、難治疾患である黄斑円孔網膜剥離を生じた症例に対しては、積極的な広範囲内境界膜併用硝子体手術によって、復位率は70%を超えています。
また、黄斑萎縮症例についてもFDA(アメリカ食品医薬品局)認可のサプリメント療法の相談なども行っています。
6位の白内障については、小切開による超音波発振による水晶体破砕法で行っていますが、従来の縦方向超音波発振に変えて、最新の縦横発振による手術器械を導入し、より短時間での白内障手術を可能にしました。
また、ご希望に応じて両眼同日の手術にも応じております。なお、日帰り手術に関しましては、術前術後の連日の外来通院による安全性が担保できないことから当院では薦めておりません。詳しくは担当医とご相談ください。
沿革
東京医科大学八王子医療センター眼科の開設は平成2年10月に野中茂久・助手、石原涼子・研修医と馬場こまき・視能訓練士が着任し診療を開始したことに始まります。
八王子医療センターの開設が昭和55年ですから10年目に眼科が出来たということになります。
初代の科長は平成3年1月に着任した小川徹郎・講師(後に助教授)でした。何もないところから科を立ち上げるのに、どれだけの苦労をなさったのか想像もつきませんが、当時のスタッフのおかげで現在の私たちがあるのかと思うと、ただただ頭が下がる思いです。
その後、平成6年7月より村松隆次・助教授(後に教授)が第2代の科長として赴任され、礎を築かれました。その時の科員には田中孝男先生、豊口晶子先生、井上博先生、工藤砂織先生がおられたようです。
第3代科長として白土城照・助教授(後に教授)が赴任されたのは平成10年4月でした。当時の科員は井上博先生、園田靖先生、倉田美樹先生、林裕美先生、山田国央先生とすでに現在と同じ6人医師の体制が整えられました。
ご存知のように白土先生は緑内障のエキスパートであり、多くの研究業績をもたらしたばかりでなく、平成13年6月には過去最大となる医師9人態勢で診療に臨まれています。まさに栄華を極めた時代であったようです。
白土教授の退任後、第4代科長として平成17年1月より若林美宏・講師(後に教授)が昇任しています。
当時は熊倉重人先生、八木橋朋之先生、丸山勝彦先生、川井基史先生、川名聖美先生、栗田政憲先生がおられました。この当時は東京薬科大学の臨床実習生の受け入れが始まり、本格的に教育が始められています。また、加齢黄斑変性症に対する光線力学療法(PDT)を多摩地区で早期に導入したのも、この時代のことでした。
そして平成21年4月より田中孝男・助教授(後に教授)が第5代科長として赴任されています。当時は片井直達先生、横井克俊先生、奥貫陽子先生、小鹿聡美先生によって支えられていました。平成24年3月をもって田中教授が退任されると科長不在となり、同年7月まで村松大弐・講師が科長代理として、片井直達先生、伊丹彩子先生、長井瞳先生、沼田沙織先生とともに八王子医療センターの診療を少ない医局員で仕切ってくれました。
平成24年7月より、第6代科長として、私(志村雅彦・教授)が赴任してきました。当時は安田佳奈子先生、村松大弐先生、伊丹彩子先生、沼田沙織先生、嶺崎輝海先生が助けてくれました。
その後、馬詰和比古先生、松田隆作先生、中川迅先生、小竹修先生、藤井敬子先生、眞島麻子先生、内海卓也先生、今関誠先生らが新宿本院から派遣され、現在(令和6年4月1日)は志村雅彦(教授)、安田佳奈子(講師)、野中椋太(助教)、山本拓人(助教)、佐々木翔太郎(臨床研究医)、柏木郁海(臨床研究医)の6名体制で診療を行っております。また、藤田聡先生が非常勤として、隔週木曜日の外来で前眼部や外眼部の疾患を担当しています。
なお、地域関連病院として公立阿伎留医療センター(あきる野市)、加納岩総合病院(山梨市)に外勤業務を行っています。
八王子医療センター眼科の歴史ともいうべき平成の代が終わり、令和の代を迎えました。常に最先端医療とやさしい医療を目標に掲げてきた伝統を大切に、今後も患者さんにとっての良質の医療を提供していきたいと思います。
※当科では手術をお引き受けする際に、感染症の有無、肝機能・腎機能・心電図および胸部X線検査を行い、手術施行に支障を来たす全身症状がないことを確認させていただいており、全身疾患を発見するための検診とは異なります。従いまして、手術に支障がない場合は、詳細な結果の報告はいたしません。
また、一部の眼科手術について、入院ベッドや手術室の待機時間によって、阿伎留医療センターでの手術をお願いすることがあります。ご理解の上、よろしくお願いいたします。
行っている治療
設備機器
OCT (Optical Coherence Tomography: 光干渉断層計)検査とは?
OCT

近赤外線の光線を眼底へ照射し、光の干渉を利用することで網膜の断面を見ることのできる検査です。
放射線や造影剤を使うことがなく、目に光を当てるだけですので、患者さん自身にほとんど負担をかけることなく安全に光学顕微鏡に近い精度の像が得られる、非常に画期的な検査です。
今までの眼底検査では網膜の表面までしかわかりませんでしたが、わずかな網膜の異常が一目でわかります。したがって、病気を早期に発見できたり、治療の経過も容易に評価できます。
どんな病気がわかるの?
特に以下の病気の診断に大変有用です。
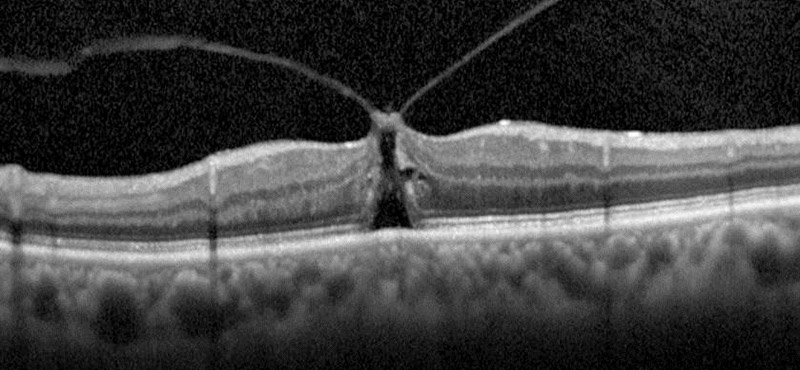
①黄斑浮腫:網膜で一番重要な、視力をつかさどっている黄斑という場所があります。正常では、黄斑は凹んでいます(図 1)。
しかし、糖尿病網膜症や網膜静脈閉塞症などにより黄斑という場所に水が溜まります。この状態を黄斑浮腫といいます。OCT で黄斑に水がたまっている状態がよくわかります(図 2)。
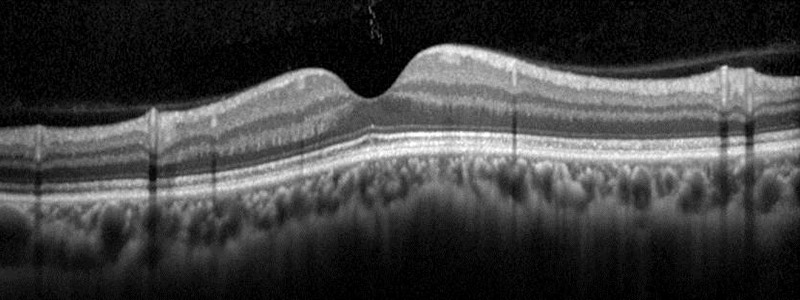
(図 1)
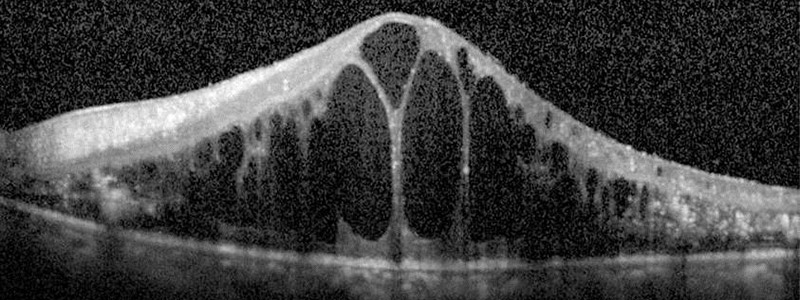
(図 2)
②加齢黄斑変性:加齢により網膜の外側の脈絡膜から異常な血管(新生血管)が生えてきて、黄斑の中や下に水がたまったり出血したりする病気です。OCT で黄斑に水や新生血管があるのがわかります(図 3)。
③黄斑円孔:硝子体の牽引によって黄斑に孔があく病気です。OCT で一目瞭然です(図 4)。
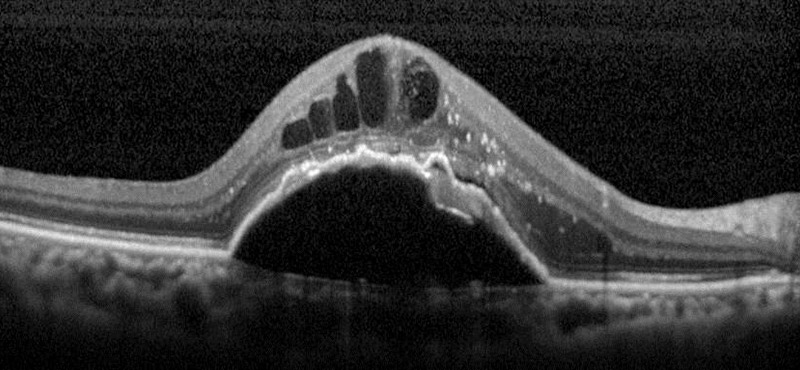
(図 3)
(図 4)
④緑内障:視神経乳頭の辺縁の健康な神経線維(視神経乳頭にむかって、物がみえる情報を伝達する細胞の突起)が細くなっていく病気です。
OCT で緑内障で障害を受ける神経の線維の厚みが、他の部分よりも薄くなっていることがわかります。今までの検査では確認できなった初期の緑内障の診断が下せるようになります。
所要時間
約 5 分
検査前
検査時に瞳孔を開く目薬を点眼します。点眼薬が効いて検査が出来るようになるまでに 30分前後かかります。
検査中
①顎を器械の顎台に乗せます。
②表示された機械の中の目標点を数秒間、じっと見つめ、正面をみているだけです。
③まばたきや、眼が動いてしまったりすると再検査が必要になりますので、目を動かさないで下さい。
④眼底写真のようにフラッシュをたいたりしませんので痛みはありません。
⑤検査が終了したら顎を台から外します。
検査後
①瞳孔を開けてから 4 時間から 5 時間は、まぶしくて物が見づらいので、注意して下さい。
②原則として車の運転は行わないでください。
③白内障や眼の中の濁りがあると、画像がやや鮮明ではなくなりますが、それでも役に立つ情報を得られることが多いです。
レーザー血流計とは?
①赤色の弱いレーザーを眼の奥に照明すると、血管の中を流れている赤血球に光が跳ね返る反射光でできるチラチラした斑点模様ができます。これがスペックルです。赤血球の流れが速くなりとチラチラしたスペックルが赤く見えます。このチラチラの速さをコンピューター処理して画像にしているのが血流マップです(図 1)。この血流マップとして表示する装置がレーザー血流計です。
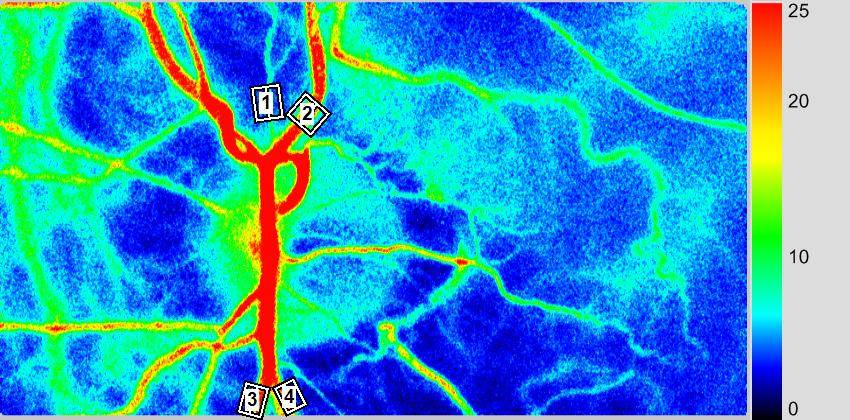
(図 1)
②放射線や造影剤を使うことがないので、患者さん自身にほとんど負担をかけることなく、安全に配慮してリアルタイムでの網脈絡膜の血流が測定できる、非常に画期的な検査です。具体的には、眼底の広い範囲をレーザーで照射できますので、測定後に様々な箇所を自由に設定し、その網脈絡膜の血流を定量的に測定できます。この検査を行うことにより、病気の早期の血流変化を捉えることがわかったり、血流が良くなっているのか悪くなっているのがわかったり、さらに経時的な網脈絡膜の血流を容易に追跡でき、経過観察するのに有用です。
どんな病気に行うの?
特に以下の病気に対して血流の観点から評価することができます。
①糖尿病網膜症:糖尿病による高血糖状態が長い間続くと、網膜の血管が障害され血流障害を生じ、充分な血液が網膜にいきわたらなくなります。
この網膜血管を流れる血流を測定することで、糖尿病網膜症の進行度を評価できる可能性があります。
②網膜静脈閉塞症:動脈が硬くなると、動脈と静脈は隣り合って一緒に走っているため、静脈が圧迫されます。
すると血流障害を生じ、静脈が閉塞します。レーザー血流計で正常血管では血流が早く(赤色)、閉塞血管では血流が遅く(青色)なっているのがわかります(図 2)。
この動静脈を流れる血流を測定することで、網膜静脈閉塞症の進行度を評価できる可能性があります。
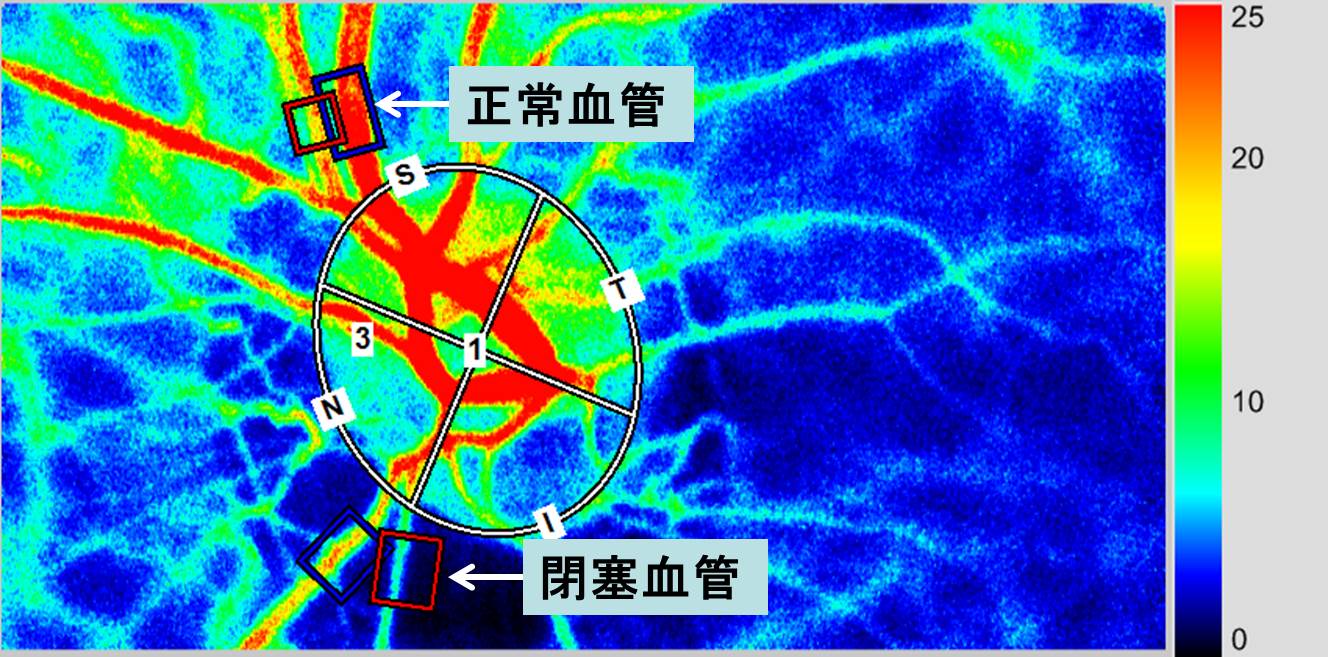
(図 2)
③緑内障:これまで眼圧上昇が視神経障害を引き起こす原因と言われていました。
しかし、最近、血流障害も視神経障害を引き起こす可能性があることがわかってきました。視神経内を流れる血流を測定することで、緑内障の進行度を評価できる可能性があります。
所要時間
約 10 分
検査前
検査時に瞳孔を開く目薬を点眼します。点眼薬が効いて検査が出来るようになるまでには30 分前後かかります。
検査中
①顎を器械の顎台に乗せます。
②表示された機械の中の目標点を数 5 秒間、じっと見つめ、正面をみているだけです。
③まばたきや、眼が動いてしまったりすると再検査が必要になりますので、目を動かさないで下さい。
④眼底写真のようにフラッシュをたいたりしませんので、痛みはありません。
⑤白内障や眼の中の濁りがあると、検査ができないことがあります。
⑥検査が終了したら顎を台から外します。
検査後
①瞳孔を開けてから 4 時間から 5 時間は、まぶしくて物が見づらいので、注意して下さい。
②原則として車の運転は行わないでください。
蛍光眼底造影検査とは?
FA
眼科疾患に用いられる造影剤(色素)にはフルオレセインとインドシアニングリーンの 2つがあり、特殊なフィルターを通した光をあてると蛍光を発する性質を持っています。
これらの性質を利用した検査が蛍光眼底造影検査です。腕の静脈に造影剤を注射すると心臓を経て眼底の血管に流れていきますので、その様子を眼底カメラで数十枚連続して撮影します。
青色光または赤外光フィルターを通して眼底を照明し、造影剤(色素)から発している蛍光のみを撮影していきます。
この検査を行うと、血管内の血液の流れの状態や、通常の眼底検査では見つけられない病変を詳しく調べることができ、レーザー治療や手術などの治療方針を決めることができます。
①フルオレセイン蛍光眼底造影(FA):網膜血管の病変の検査に用いられます。
網膜の毛細血管の解像度の高い画像が撮影できます。正常では、血液に入った色素は蛍光を発しますので、フィルターを通すと血管自体は白く写ります(図 1)。
もし毛細血管が詰まっている部分があると色素が流れていかないため暗く写りますので、正常な部分とはっきり区別することができます(虚血)(図 2)。
また正常な網膜血管から造影剤は漏れませんが、血管が炎症などで脆くなると、蛍光色素の漏れを生じ白く写ります(血管透過性亢進) (図 2)。
同様に異常な血管があっても蛍光色素の漏れを生じ白く写ります(新生血管) (図 2)。
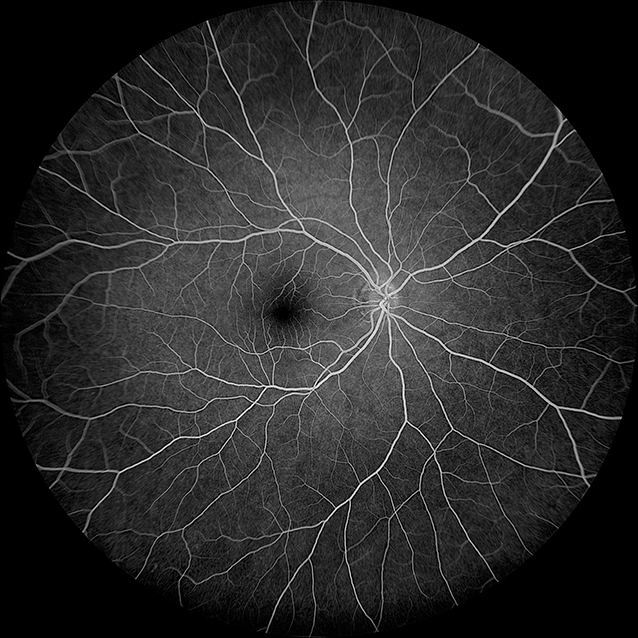
(図 1)
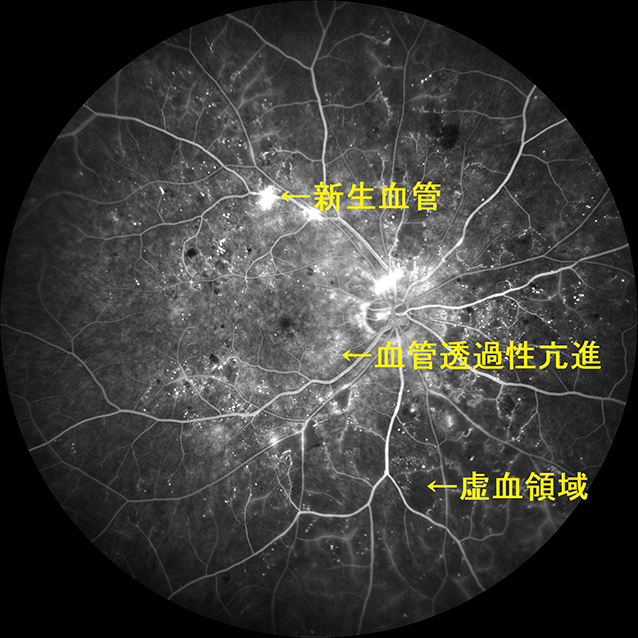
(図 2)
②インドシアニングリーン蛍光眼底造影(IA):脈絡膜血管の検査に用いられます。
使用波長が近赤外領域にあり、蛍光の透化性が高いため、フルオレセインでは検出が困難な網膜下に存在する脈絡膜血管病変の評価に向いています。またポリープ状脈絡膜血管症の診断にも有用です。
どんな病気に行うの?
よく蛍光眼底造影検査が行われる病気は以下の 3 つで、診断に大変有用です。
①糖尿病網膜症:糖尿病による高血糖状態が長い間続くと、網膜の血管が障害され血液の成分がしみ出てきたり(血管透過性亢進)、血管がつまって血液の循環が悪くなり、充分な血液が網膜にいきわたらなくなってきます(虚血)。
この状態が広がると異常な血管が生じてきます(新生血管)。
②網膜静脈閉塞症:動脈硬化で動脈が硬くなると、動脈と静脈は隣り合って一緒に走っているため、静脈が圧迫され網膜静脈閉塞症を発症します。
すると帰り場所を失った静脈の血液が血管の外へ漏れ出てきます(血管透過性亢進)。
さらに充分な血液が網膜にいきわたらなくなってきます(虚血)。
③加齢黄斑変性:加齢により脈絡膜から異常な血管を生じたり(新生血管)、網膜内や網膜下に水や出血が溜まっているのがわかります(血管透過性亢進)。
所要時間
1つの検査の所要時間は 15 分程度で、両方行うと 30 分程度かかります。
検査前
①検査時に瞳孔を開く目薬を点眼します。点眼薬が効いて検査が出来るようになるまでには 30 分前後かかります。
②腕の静脈から点滴をとります。
検査中
①顎を器械の顎台に乗せます。
②最初は、表示された機械の中の目標点をじっと見つめ下さい。
③その後、視能訓練士から向く方向を指示されますので、その方向に目を向けて下さい。
④撮影時は、フラッシュをたきますので、まぶしいです。
⑤検査が終了したら顎を台から外します。
検査後
①フルオレセインは主に腎臓から尿中に排泄、インドシアニングリーンは肝臓から胆汁へと排泄されます。FA 検査後は尿が黄染、IA 検査後は便が緑色になりますが、1-3 日で体外に排出されますので特に心配ありません。
②造影剤に対する副作用が出ることがあります。特に薬物アレルギー(特にヨードアレルギー)や心・腎疾患がある人は注意が必要です。副作用の症状としては吐き気、動悸、かゆみを伴う発疹やくしゃみがでることもあります。まれに呼吸困難・意識障害・血圧低下・腎不全などのショック症状を起こすことがあり、この場合は救急医が緊急の処置を行います。
③瞳孔を広げてから 4 時間から 5 時間は、眩しくて物が見づらいので、注意して下さい。 原則として車の運転は行わないで下さい。
研究業績(2021年~2024年)
1. Shimura M, Sasaki S, Nonaka R, Kashiwagi I, Yasuda K, Noma H, Takagi H. Changes in Aqueous Angiopoietin-1/2 Concentrations During the Induction Phase of Intravitreal Faricimab Injections for Diabetic Macular Edema. Transl Vis Sci Technol. 2024 Dec 2;13(12):35. doi: 10.1167/tvst.13.12.35. PMID: 39723678 Free PMC article.
2. Sugimoto M, Chujo S, Kato K, Shimura M, Kitano S, Kusuhara S, Terasaki H, Kondo M, Writing Committee Of Japan-Clinical Retina Study Group J-Crest. Real-World Outcomes of Different Types of Treatment for Diabetic Macular Edema Before and After Approval of Anti-Vascular Endothelium Growth Factor Agents. J Clin Med. 2024 Dec 2;13(23):7336. doi: 10.3390/jcm13237336. PMID: 39685795 Free PMC article.
3. Hirano T, Murata T, Nakao S, Shimura M, Nozaki M, Suzuma K, Nagaoka T, Sugimoto M, Takamura Y, Murakami T, Iwasaki K, Tsujimura J, Yoshida S. Optimization of individualized faricimab dosing for patients with diabetic macular edema: Protocol for the SWAN open-label, single-arm clinical trial. PLoS One. 2024 Oct 10;19(10):e0311484. doi: 10.1371/journal.pone.0311484. eCollection 2024. PMID: 39388397 Free PMC article.
4. Shimura M, Oh H, Ueda T, Kitano S, Mitamura Y, Sato J, Iwasaki K, Hirakata A; YOSEMITE and RHINE Investigators. Efficacy, durability, and safety of faricimab with extended dosing up to every 16 weeks in diabetic macular edema: 2-year results from the Japan subgroup of the phase 3 YOSEMITE trial. Jpn J Ophthalmol. 2024 Sep;68(5):511-522. doi: 10.1007/s10384-024-01078-y. Epub 2024 Jul 31. PMID: 39083147 Free PMC article. Clinical Trial.
5. Nonaka R, Noma H, Yasuda K, Sasaki S, Goto H, Shimura M. Visual Acuity and Retinal Thickness and Sensitivity after Intravitreal Ranibizumab Injection for Macular Edema in Branch Retinal Vein Occlusion. J Clin Med. 2024 Apr 24;13(9):2490. doi: 10.3390/jcm13092490. PMID: 38731016 Free PMC article.
6. Brown DM, Boyer DS, Do DV, Wykoff CC, Sakamoto T, Win P, Joshi S, Salehi-Had H, Seres A, Berliner AJ, Leal S, Vitti R, Chu KW, Reed K, Rao R, Cheng Y, Sun W, Voronca D, Bhore R, Schmidt-Ott U, Schmelter T, Schulze A, Zhang X, Hirshberg B, Yancopoulos GD, Sivaprasad S; PHOTON Investigators. Intravitreal aflibercept 8 mg in diabetic macular oedema (PHOTON): 48-week results from a randomised, double-masked, non-inferiority, phase 2/3 trial. Lancet. 2024 Mar 23;403(10432):1153-1163. doi: 10.1016/S0140-6736(23)02577-1. Epub 2024 Mar 7. PMID: 38461843 Clinical Trial.
7. Yasuda K, Noma H, Mimura T, Nonaka R, Sasaki S, Ofusa A, Shimura M. Role of Novel Inflammatory Factors in Central Retinal Vein Occlusion with Macular Edema. Medicina (Kaunas). 2023 Dec 19;60(1):4. doi: 10.3390/medicina60010004. PMID: 38276038 Free PMC article.
8. Ichihashi Y, Takamura Y, Hirano T, Shimura M, Yoneda K, Konno K, Yamada Y, Morioka M, Gozawa M, Matsumura T, Inatani M. Flare levels after intravitreal injection of brolucizumab for diabetic macular edema. Graefes Arch Clin Exp Ophthalmol. 2024 Jun;262(6):1745-1753. doi: 10.1007/s00417-024-06374-4. Epub 2024 Jan 13. PMID: 38217767 Free PMC article.
9. Wong TY, Haskova Z, Asik K, Baumal CR, Csaky KG, Eter N, Ives JA, Jaffe GJ, Korobelnik JF, Lin H, Murata T, Ruamviboonsuk P, Schlottmann PG, Seres AI, Silverman D, Sun X, Tang Y, Wells JA, Yoon YH, Wykoff CC; YOSEMITE and RHINE Investigators. Faricimab Treat-and-Extend for Diabetic Macular Edema: Two-Year Results from the Randomized Phase 3 YOSEMITE and RHINE Trials. Ophthalmology. 2024 Jun;131(6):708-723. doi: 10.1016/j.ophtha.2023.12.026. Epub 2023 Dec 28. PMID: 38158159 Clinical Trial.
10. Noma H, Yasuda K, Nonaka R, Sasaki S, Shimura M. Anti-Vascular Endothelial Growth Factor Therapy with or Without Initial Steroid Therapy for Macular Edema in Branch Retinal Vein Occlusion. Clin Ophthalmol. 2023 Aug 9;17:2267-2275. doi: 10.2147/OPTH.S418843. eCollection 2023. PMID: 37581097 Free PMC article.
11. Yasuda K, Noma H, Mimura T, Nonaka R, Sasaki S, Suganuma N, Shimura M. Effects of Intravitreal Ranibizumab Injection on Peripheral Retinal Microcirculation and Cytokines in Branch Retinal Vein Occlusion with Macular Edema. Medicina (Kaunas). 2023 May 30;59(6):1053. doi: 10.3390/medicina59061053. PMID: 37374257 Free PMC article.
12. Yasuda K, Noma H, Oyama E, Yanagida K, Asakage M, Shimura M. Effects of Intravitreal Ranibizumab Injection to Treat Macular Edema due to Central Retinal Vein Occlusion on Choroidal Findings and Functional-Morphological Parameters. Ophthalmic Res. 2023;66(1):1063-1070. doi: 10.1159/000531498. Epub 2023 Jun 16. PMID: 37331343 Free PMC article.
13. Shimura M, Kitano S, Ogata N, Mitamura Y, Oh H, Ochi H, Ohsawa S, Hirakata A; YOSEMITE and RHINE Investigators. Efficacy, durability, and safety of faricimab with extended dosing up to every 16 weeks in Japanese patients with diabetic macular edema: 1-year results from the Japan subgroup of the phase 3 YOSEMITE trial. Jpn J Ophthalmol. 2023 May;67(3):264-279. doi: 10.1007/s10384-023-00979-8. Epub 2023 Mar 10. PMID: 36897413 Free PMC article. Clinical Trial.
14. Noma H, Yasuda K, Narimatsu A, Asakage M, Shimura M. New individualized aflibercept treatment protocol for branch retinal vein occlusion with macular edema. Sci Rep. 2023 Jan 27;13(1):1536. doi: 10.1038/s41598-023-28533-z. PMID: 36707696 Free PMC article.
15. Oshima H, Takamura Y, Hirano T, Shimura M, Sugimoto M, Kida T, Matsumura T, Gozawa M, Yamada Y, Morioka M, Inatani M. Glycemic Control after Initiation of Anti-VEGF Treatment for Diabetic Macular Edema. J Clin Med. 2022 Aug 9;11(16):4659. doi: 10.3390/jcm11164659. PMID: 36012896 Free PMC article.
16. Sakamoto T, Terasaki H, Yamashita T, Shiihara H, Funatsu R, Uemura A; Japanese Retina and Vitreous Society. Increased incidence of endophthalmitis after vitrectomy relative to face mask wearing during COVID-19 pandemic. Br J Ophthalmol. 2023 Oct;107(10):1472-1477. doi: 10.1136/bjophthalmol-2022-321357. Epub 2022 Jun 21. PMID: 35728937
17. Otawa T, Noma H, Yasuda K, Narimatsu A, Asakage M, Tanaka A, Goto H, Shimura M. Intravitreal ranibizumab improves macular sensitivity in patients with central retinal vein occlusion and macula edema. BMC Ophthalmol. 2022 Jun 4;22(1):247. doi: 10.1186/s12886-022-02478-9. PMID: 35658906 Free PMC article.
18. Kusuhara S, Shimura M, Kitano S, Sugimoto M, Muramatsu D, Fukushima H, Takamura Y, Matsumoto M, Kokado M, Kogo J, Sasaki M, Morizane Y, Utsumi T, Kotake O, Koto T, Terasaki H, Hirano T, Ishikawa H, Mitamura Y, Okamoto F, Kinoshita T, Kimura K, Yamashiro K, Suzuki Y, Hikichi T, Washio N, Sato T, Ohkoshi K, Tsujinaka H, Kondo M, Takagi H, Murata T, Sakamoto T; Japan Clinical Retina Study (J-CREST) group. Treatment of diabetic macular edema in real-world clinical practice: The effect of aging. J Diabetes Investig. 2022 Aug;13(8):1339-1346. doi: 10.1111/jdi.13801. Epub 2022 May 9. PMID: 35389565 Free PMC article.
19. Noma H, Yasuda K, Mimura T, Shimura M. RELATIONSHIP BETWEEN CHOROIDAL FINDINGS AND GROWTH FACTORS, CYTOKINES, AND OTHER INFLAMMATORY MEDIATORS AFTER INTRAVITREAL RANIBIZUMAB INJECTION IN PATIENTS WITH MACULAR EDEMA SECONDARY TO BRANCH RETINAL VEIN OCCLUSION. Retina. 2022 Apr 1;42(4):744-751. doi: 10.1097/IAE.0000000000003362.PMID: 35350049
20. Shimura M, Fukumatsu M, Tsujimura J, Hirano K, Sunaya T; Participating Investigators. Real-World Data on Intravitreal Aflibercept for Macular Edema Secondary to Central Retinal Vein Occlusion: 24-Month Outcomes. Clin Ophthalmol. 2022 Mar 1;16:579-592. doi: 10.2147/OPTH.S344194. eCollection 2022. PMID: 35256840 Free PMC article.
21. Wykoff CC, Abreu F, Adamis AP, Basu K, Eichenbaum DA, Haskova Z, Lin H, Loewenstein A, Mohan S, Pearce IA, Sakamoto T, Schlottmann PG, Silverman D, Sun JK, Wells JA, Willis JR, Tadayoni R; YOSEMITE and RHINE Investigators. Efficacy, durability, and safety of intravitreal faricimab with extended dosing up to every 16 weeks in patients with diabetic macular oedema (YOSEMITE and RHINE): two randomised, double-masked, phase 3 trials. Lancet. 2022 Feb 19;399(10326):741-755. doi: 10.1016/S0140-6736(22)00018-6. Epub 2022 Jan 24. PMID: 35085503 Clinical Trial.
22. Kondo M, Noma H, Shimura M, Sugimoto M, Matsui Y, Kato K, Saishin Y, Ohji M, Ishikawa H, Gomi F, Iwata K, Yoshida S, Kusuhara S, Hirai H, Ogata N, Hirano T, Murata T, Tsuboi K, Kamei M, Kinoshita T, Kuwayama S, Hirano Y, Ohta M, Kimura K, Takayama K, Takeuchi M, Takamura Y, Okamoto F, Mitamura Y, Terasaki H, Sakamoto T, Group OBOJCRSJ. Background Factors Affecting Visual Acuity at Initial Visit in Eyes with Central Retinal Vein Occlusion: Multicenter Study in Japan. J Clin Med. 2021 Nov 29;10(23):5619. doi: 10.3390/jcm10235619. PMID: 34884321 Free PMC article.
23. Sakamoto T, Shimura M, Kitano S, Ohji M, Ogura Y, Yamashita H, Suzaki M, Mori K, Ohashi Y, Yap PS, Kaneko T, Ishibashi T; MERCURY Study Group. Impact on visual acuity and psychological outcomes of ranibizumab and subsequent treatment for diabetic macular oedema in Japan (MERCURY). Graefes Arch Clin Exp Ophthalmol. 2022 Feb;260(2):477-487. doi: 10.1007/s00417-021-05308-8. Epub 2021 Sep 3. PMID: 34477927 Free PMC article.
24. Takano Y, Noma H, Yasuda K, Yamaguchi T, Goto H, Shimura M. Retinal Blood Flow as a Predictor of Recurrence of Macular Edema after Intravitreal Ranibizumab Injection in Central Retinal Vein Occlusion. Ophthalmic Res. 2021;64(6):1013-1019. doi: 10.1159/000519150. Epub 2021 Aug 30. PMID: 34461615
25. Lotery A, Clemens A, Tuli R, Xu X, Shimura M, Nardi M, Ziemssen F, Dunger-Baldauf C, Tadayoni R; LUMINOUS™ study group. Effectiveness and safety of ranibizumab in patients with central retinal vein occlusion: results from the real-world, global, LUMINOUS study. Eye (Lond). 2022 Aug;36(8):1656-1661. doi: 10.1038/s41433-021-01702-y. Epub 2021 Jul 29. PMID: 34326500 Free PMC article. Clinical Trial.
26. Yokota H, Nagaoka T, Noma H, Ofusa A, Kanemaki T, Aso H, Hanazaki H, Yamagami S, Shimura M. Role of ICAM-1 in impaired retinal circulation in rhegmatogenous retinal detachment. Sci Rep. 2021 Jul 28;11(1):15393. doi: 10.1038/s41598-021-94993-w. PMID: 34321574 Free PMC article.
27. Shimura M, Utsumi T, Imazeki M, Yasuda K, Noma H. Efficacy-Based Aflibercept Treatment Regimen for Central Retinal Vein Occlusion. Ophthalmol Retina. 2021 Nov;5(11):1177-1179. doi: 10.1016/j.oret.2021.06.008. Epub 2021 Jun 24. PMID: 34174497 No abstract available.
28. Noma H, Yasuda K, Shimura M. Involvement of Cytokines in the Pathogenesis of Diabetic Macular Edema. Int J Mol Sci. 2021 Mar 26;22(7):3427. doi: 10.3390/ijms22073427. PMID: 33810434 Free PMC article. Review.
29. Utsumi T, Noma H, Yasuda K, Goto H, Shimura M. Effects of ranibizumab on growth factors and mediators of inflammation in the aqueous humor of patients with diabetic macular edema. Graefes Arch Clin Exp Ophthalmol. 2021 Sep;259(9):2597-2603. doi: 10.1007/s00417-021-05154-8. Epub 2021 Mar 26. PMID: 33772356
30. Imazeki M, Noma H, Yasuda K, Motohashi R, Goto H, Shimura M. Anti-VEGF Therapy Reduces Inflammation in Diabetic Macular Edema. Ophthalmic Res. 2021;64(1):43-49. doi: 10.1159/000508953. Epub 2020 May 26. PMID: 32454504
31. Noma H, Yasuda K, Shimura M. Change of cytokines after intravitreal ranibizumab in patients with recurrent branch retinal vein occlusion and macular edema. Eur J Ophthalmol. 2021 Jan;31(1):204-210. doi: 10.1177/1120672119885054. Epub 2019 Nov 5. PMID: 31690095